Roztrúsená skleróza (MS), tiež známy ako roztrúsená skleróza alebo roztrúsenej sklerózy mozgovomiešnej, je demyelinizačnéochorenie, v ktorom izolačné kryty z nervových buniek v mozgu a mieche sú poškodené. Toto poškodenie narúša schopnosť častí nervového systému komunikovať, čo má za následok širokú škálu
príznakov a
symptómov, [1][2] vrátane fyzických,
mentálnych, [2], a niekedy aj psychické problémy.
[3] MS má niekoľko podôb ., s novými symptómy buď vyskytujúce sa v izolovaných útokov (relapsom formami), alebo vybudovať v priebehu času (progresívnych foriem)
[4] Medzi útoky, symptómy môžu zmiznúť úplne; však, trvalé neurologické problémy sa často vyskytujú, najmä preto, že pokrok chorobou.
[4]
Aj keď príčina nie je jasné, základný mechanizmus je myšlienka byť buď
deštrukcii imunitným systémom alebo neúspechu
myelínuprodukujúce bunky.
[5] Navrhované príčiny pre toto zahŕňajú
genetické a environmentálne faktory, ako je
infekcia. [2][6 ] MS je obvykle diagnostikovaná na základe príznakov a prejavov, ktoré predstavujú a výsledky podporných lekárske testy.
Nie je tam žiadny známy liek na sklerózu multiplex. Ošetrenie pokus o zlepšenie funkcie po útoku a zabrániť nové útoky.
[2] Lieky používané na liečbu RS, zatiaľ čo mierne účinná môže mať nepriaznivé účinky a je zle tolerovaná. Mnoho ľudí sledujú alternatívnej liečby, a to aj napriek nedostatku dôkazov. Dlhodobý výsledok je ťažké predvídať, s dobrými výsledkami častejšie vidieť u žien, tých, ktorí vyvíjajú choroba čoskoro v živote, tie s recidivujúce samozrejme, a tí, ktorí pôvodne zažil niekoľko útokov.
[7] Očakávaná dĺžka života je v priemere 5 až 10 rokov nižšie ako neovplyvnené populácie.
[1]
Roztrúsená skleróza je najčastejšou
autoimunitné ochorenie postihujúce
centrálny nervový systém.
[8] V roku 2008, medzi 2 a 2,5 milióna ľudí je postihnutých globálne ceny výrazne líšili v rôznych oblastiach sveta a medzi rôznymi populáciami.
[9] V roku 2013 , 20.000 ľudí zomrelo z MS, a to z 12.000 v roku 1990.
[10] Choroba zvyčajne začína vo veku medzi 20 a 50 a medzi nimi je dvakrát častejšie u žien ako u mužov.
[11] Meno
skleróza multiplex sa odkazuje na jazvy (skléry -better známy ako plaky alebo lézie), najmä v
bielej hmote mozgu a miechy.
[12] MS bola prvýkrát popísaná v roku 1868
Jean-Martin Charcot.
[12] rad nových liečebných postupov a diagnostických metódach sú vo vývoji ,
Znamenia a symptómy

Hlavné príznaky roztrúsenej sklerózy
Osoba s MS môže mať takmer všetky neurologické príznaky alebo podpísať; s
autonómnou, vizuálne, motor a senzorické problémy byť najviac obyčajný. [1] Konkrétne symptómy sú určené miestach lézie v rámci nervového systému a môže zahŕňať
stratu citlivosti alebo
zmeny v pocite, ako sú brnenie, a ihly alebo necitlivosť, svalová slabosť, veľmi výrazné reflexy,
svalové kŕče, alebo ťažkosti pri sťahovaní;problémy s koordináciou a rovnováhu
(ataxia); problémy s rečou alebo
prehĺtaním, ťažkosti s videním
(nystagmus, zápal očného nervu,alebo
dvojité videnie),
pocit únavy,
akútne alebo
chronické bolesti. a močového mechúra a čriev ťažkostí, okrem iného
[1] Ťažkosti myslenia a emočné problémy, ako
depresia alebo
nestabilné nálady sú tiež bežné.
[1] uhthoffův fenomén, k zhoršeniu príznakov v dôsledku vystavenia vyšším, ako je obvyklé teploty, a
Lhermitte je znak, elektrický pocit, ktorý steká späť v prípade ohnutí krku, sú obzvlášť charakteristika MS.
[1] Hlavným meradlom závažnosti postihnutia a je
rozšírený stav postihnutia stupnice (EDSS), u iných opatrení, ako je
roztrúsená skleróza funkčný kompozitný stále viac používa v oblasti výskumu.
[13][14][15]
Podmienka začína v 85% prípadov, ako klinicky izolovaný syndróm po určitý počet dní s 45% má motor alebo zmyslové problémy, 20% s optickou neuritídu, a 10% s príznaky spojené s
mozgového kmeňa dysfunkciu, zatiaľ čo zvyšných 25% má viac . ako jednej z vyššie uvedených ťažkostí
[16] Priebeh symptómov sa vyskytuje v dvoch hlavných modelov pôvodne: buď ako epizódy náhle zhoršenie, ktoré trvajú niekoľko dní až mesiacov (tzv
recidívy, exacerbácia, záchvaty, útoky, alebo vzplanutia), nasledovaný od zlepšenia (85% prípadov) alebo ako postupné zhoršovanie v priebehu času bez období zotavenia (10-15% prípadov). [11] sa môže objaviť tiež Kombinácia týchto dvoch vzorov
[4], alebo ľudia môžu začať v recidivujúcich a úhradu kurz, ktorý sa tak stáva progresívne neskôr.
[11] relapsy sú obvykle nemožno predvídať, vyskytujúce sa bez varovania.
[1] Exacerbácia zriedka vyskytujú častejšie ako dvakrát za rok.
[1] Niektoré relapsy sú však predchádza obyčajnými spúšťami a sa vyskytujú častejšie v priebehu jari a leta.
[17] Podobne, vírusové infekcie, ako je
prechladnutie,chrípke, alebo gastroenteritída zvýšiť riziko.
[1] Stres môže tiež vyvolať záchvat.
[18] Ženy s
RS, ktorá otehotnela, skúsenosti menej recidívy; Avšak, počas prvých mesiacov po pôrode zvyšuje riziká.
[1] Celkovo tehotenstva nevyzerá, že ovplyvní dlhodobej práceneschopnosti.
[1] Mnoho udalostí nebolo zistené, že vplyv na relapsov, vrátane očkovania, dojčenie,
[1] fyzické trauma,
[19] a uhthoffův fenomén.
[17]
Príčiny
Príčina RS nie je známa; Avšak, predpokladá sa, že sa vyskytujú v dôsledku nejakej kombinácie genetických a environmentálnych faktorov, ako sú infekčné agens.
[1] Teória skombinovať dát do pravdepodobných vysvetlenie, ale žiadna z nich sa ukázalo definitívne. Aj keď existuje mnoho rizikových faktorov životného prostredia, a hoci niektoré z nich sú čiastočne modifikovateľné, je potrebný ďalší výskum zistiť, či ich eliminácia môže zabrániť MS.
[20]
Geografia
MS je častejšia u ľudí, ktorí žijú ďalej od
rovníka, aj keď existujú výnimky. [1][21] Tieto výnimky zahŕňajú etnické skupiny, ktoré sú s nízkym rizikom ďaleko od rovníka ako je
Samis,Amerindians, kanadskej
Hutterites, Nový Zéland Maori ,
[22] a Kanada je
Inuit, [11], rovnako ako skupiny, ktoré majú relatívne vysoké riziko v blízkosti rovníka, ako
Sardinians, [11]vnútrozemské
Sicilians, [23] Palestínčanmi a
Parsis. [22] Príčinou geografickej vzor nie je jasné.
[11] Zatiaľ čo severojužnej gradient výskytu klesá,
[dvadsať jeden] od roku 2010, je stále prítomný.
[11]
MS je častejšia v oblastiach s severnej európskej populácie
[1], a zemepisného variácie môžu jednoducho odrážať globálny distribúciu týchto vysoko rizikových populáciách.
[11]Znížená expozícia slnečnému žiareniu vedie k zníženiu
vitamín D výroba takisto nebol predložený ako vysvetlenie .
[24][25][26] Vzťah medzi sezóny narodenia a MS poskytuje podporu tejto myšlienky, s menej ľudí narodených v severnej pologuli v novembri v porovnaní s májom ovplyvnenia neskôr v živote.
[27] Faktory životného prostredia môže hrajú úlohu v detstve, sa niekoľko štúdií k záveru, že ľudia, ktorí sa presťahujú do inej oblasti sveta pred dosiahnutím veku 15 získať riziko nového regiónu na MS. Ak sťahovanie sa vykonáva po 15 rokoch sa však, že osoba zachováva riziko jeho domovskej krajiny.
[1][20] Existujú určité dôkazy, že účinok pohybu sa môže aj naďalej používať pre ľudí starších ako 15 rokov
[1]
Genetika

HLA oblasť chromozómu 6. Zmeny v tejto oblasti zvýšiť pravdepodobnosť získania MS.
MS nie je považovaný za
dedičnú chorobu; Avšak, množstvo
genetických variantov bolo preukázané, že zvyšujú riziko.
[28]Pravdepodobnosť je vyššia v príbuzné postihnutého človeka, s vyšším rizikom u tých, ktorá úzko súvisí s.
[2] Vo
identických dvojčiat a to ako sú ovplyvnené asi 30 % času, zatiaľ čo okolo 5% non-identických dvojčiat a 2,5% súrodencov sú ovplyvnené s nižšie percento polovičných súrodencov.
[1][2][29] Ak sú ovplyvnené obaja rodičia riziko vo svojich detí je 10 krát vyššia ako u bežnej populácie.
[11] MS je tiež častejšia u niektorých etnických skupín ako ostatné.
[30]
Infekčné agens
Mnoho
mikróby boli navrhnuté ako spúšťače MS, ale žiadny boli potvrdené.
[2] Presúvanie v ranom veku, z jedného miesta na svete, do iného pozmení osoby vyplývajúce riziká z MS.
[6] Vysvetlením by to mohlo byť, že nejaký druh infekcie, produkoval rozsiahlym mikrób skôr ako vzácny, súvisí s chorobou.
[6] Navrhované mechanizmy zahŕňajú
hypotézu hygieny a hypotézu prevalencia. Hygienická hypotéza navrhuje, že vystavenie niektorých infekčných agens na začiatku života, je ochranný, ochorenia, ktoré sa reakcia na neskoré stretnutie s takými činidlami.
[1] Hypotéza, prevalencia navrhuje, že choroba je spôsobená infekčnému agens bežnejšie v oblastiach, kde MS je bežné, a kde u väčšiny jedincov, spôsobí prebiehajúcej infekcie bez príznakov. Iba v niekoľkých málo prípadoch a po mnohých rokoch to spôsobiť demyelinizácia.
[6][32] hygienická hypotéza získala väčšiu podporu, než hypotéza prevalencia.
[6]
Dôkaz pre vírus ako príčinu, patria: prítomnosť
oligoclonal skupín v mozgu a mozgovomiechového moku väčšiny ľudí s SM, združenia niekoľkých vírusov s ľudským demyelination
encefalomyelitída, a výskyt demyelinace u zvierat spôsobené nejakým vírusovej infekcie. [ 33] Ľudské herpetické vírusy sú kandidátom skupina vírusov. Jednotlivcov, ktorí nikdy infikovaná
vírusom Epstein-Barrovej vírusu sú pri znížené riziko vzniku RS, že tieto infikované ako mladí dospelí sú vo väčšom riziku ako tých, ktoré to mal v mladšom veku.
[1][6] Aj keď niektorí považujú za že to ide proti hypotéze hygieny, pretože non-nakazený pravdepodobne zažila viac hygienické výchovu,
[6], iní veria, že neexistuje žiadny rozpor, keďže ide o prvé stretnutie s vírusom vyvolávajúcim relatívne neskoro v živote, že je spúšť pre chorobu.
[1] Ďalšie ochorenia, ktoré môžu byť spojené obsahovať
vírusy osýpok,
mumpsu a
rubeoly. [1]
Iný
Fajčenie bolo preukázané, že je nezávislý rizikový faktor pre MS.
[24] Stres môže byť rizikovým faktorom, aj keď dôkaz na podporu je slabý.
[20] Združenie s pracovnou expozícií a
toxíny -mainly
rozpúšťadiel -has bolo hodnotené, ale žiadne boli dosiahnuté jasné závery.
[20] Očkovanie boli študované ako kauzálne faktory; Avšak, väčšina štúdií ukazujú žiadnu spojitosť.
[20] Niekoľko ďalších možné rizikové faktory, ako je
diéta a
hormonálne príjmu, ktoré boli sa pozrel na; však, dôkazy o ich vzťah k chorobe je "riedke a nepresvedčivé".
[24] Dna sa vyskytuje menej, než by sa očakávalo, a nižšie hladiny
kyseliny močovej v krvi u ktorých bolo zistené u ľudí s MS. To viedlo k teórii, že kyselina močová je ochranná, aj keď jeho presný význam zostáva neznámy.
[34]
Patofyziológie
Tri hlavné charakteristiky RS sú tvorba lézií v
centrálnom nervovom systéme (tiež nazývané plakiet), zápal, a zničenie
myelínových pošiev neurónov. Tieto vlastnosti interagujú zložitá a nie je doteraz celkom objasnený spôsob produkovať rozdelenia nervového tkaniva, a tým aj známok a príznakov ochorenia.
[1] Ďalej, MS sa predpokladá, že je
imunitný reakciou sprostredkované ochorenie, ktoré sa vyvíja z interakcie z jednotlivca genetiky a dosiaľ neidentifikovaných príčiny ochrany životného prostredia.
[2] Poškodenie sa predpokladá, že je spôsobené, aspoň z časti, útok na nervový systém u vlastným imunitným systémom jedinca.
[1]
Choroby

Demyelinizácia v MS. On Kluver-Barrera myelínu farbenie, odfarbenie v oblasti lézie možno oceniť (Pôvodný v mierke 1: 100)
Name
roztrúsená skleróza odkazuje na jazvy (skléry - lepšie známy ako plaky či lézie), ktoré tvoria v nervovej sústave. Tieto lézie najčastejšie vplyv na
bielu hmotu vo
zrakovom nerve,
mozgový kmeň,
bazálnych ganglií, a
miechy, alebo biele hmote traktu v blízkosti bočných
komôr. [1] Funkcia bielej hmoty buniek prenášajú signály medzi
šedej hmoty oblastiach , kde spracovanie sa vykonáva, a zvyšok tela.
Periférny nervový systém, je len zriedka zapojiť.
[2]
Ak chcete byť konkrétny, MS zahŕňa stratu
oligodendrocyty, bunky zodpovedné za tvorbu a udržiavanie tukovú vrstvu, známy akomyelínové pošvy-ktorý pomáha neurons niesť
elektrické signály (akčných potenciálov).
[1] To má za následok stenčenie alebo kompletné strata myelínu, a ako pokroky choroby, rozpis
axónov neurónov. Keď je myelín strate, neurón už nemôže efektívne viesť elektrické signály.
[2] Proces opravy, volal
remyelinizace, sa koná v raných fázach choroby, ale oligodendrocyty nie sú schopní kompletne prebudovať bunky myelín pošvu. [35 ] Opakované útoky vedú k postupne menej efektívnych remyelinations, kým jazva-ako plaketa je stavaná okolo chybných axónov.
[35] Tieto jazvy sú pôvod príznakov, a pri útoku
magnetickou rezonanciou (MRI) sa často ukazuje, viac ako desať novej dosky.
[1] To by mohlo naznačovať, že existuje celý rad lézií, pod ktorou mozog je schopný odstrániť sám, bez toho aby viditeľné následky.
[1] Ďalší spôsob zapojené do tvorby lézií je abnormálne
zvýšenie počtu astrocyt z dôvodu zničenia blízkych neurónov.
[1] Množstvo
lézií vzorov boli popísané.
[36]
Zápal
Útok myelínu začína zápalové procesy, čo má za účinok ďalšie imunitné bunky a uvoľnenie rozpustných faktorov, ako sú
cytokíny a
protilátok. Ďalším členením hematoencefalickej bariéry, zase spôsobiť rad ďalších škodlivých účinkov, ako je
opuch, aktivácia
makrofágov, a viac aktivácia cytokínov a iných deštruktívnych proteínov. [2]Zápal môže potenciálne znížiť odovzdávanie informácií medzi neurónmi v na najmenej tri spôsoby.
[1] Rozpustné faktory uvoľnené, môže sa zastaviť prenos tým, neporušených neurónov. Tieto faktory by mohli viesť k zvýšeniu alebo strata myelínu, alebo môžu spôsobiť, že axon k rozobrať úplne.
[1]
Krv-bariéra mozgu
Hematoencefalickou bariérou je súčasťou
kapilárneho systému, ktorý zabraňuje vstupu T buniek do centrálnej nervovej sústavy. To sa môže stať priepustný pre tieto typy buniek, sekundárne k infekcii vírusom alebo baktérií. Potom, čo sám opraví, typicky po vyliečení infekcie, T-bunky, ktoré môžu zostať zachytené vo vnútri mozgu.
[2] Gadolínium nemôže prekročiť normálne BBB, a preto, Gadolínium MRI je používaný pre zobrazenie BBB porúch.
[37]
Diagnóza

Animácia zobrazujúca šírenie mozgových lézií v čase a priestore, ako bolo preukázané mesačnej štúdie MRI pozdĺž rok
Roztrúsená skleróza je obvykle diagnostikovaná na základe, ktoré predstavujú príznaky a symptómy, v kombinácii s opornou
lekársky imaging a laboratórne testy.
[16] môže byť ťažké pre potvrdenie, a to najmä na začiatku, pretože známky a príznaky môžu byť podobné tým, ktoré iné lekárske problémy s.
[1][38] V
McDonald kritériá, ktoré sa zameriavajú na klinický, laboratórium, a rádiologických dôkaz lézií v rôznych dobách a na rôznych miestach, je najčastejšie používanou metódou diagnózy
[9], sa na
Schumacher a
kritériá Poser bytia väčšinou historický význam.
[39] Aj keď vyššie uvedené kritériá umožňujú neinvazívnej diagnostiky, niektoré uvádzajú, že jediný konečný dôkaz, je
pitva alebo biopsia, kde sú detekované lézie typické pre MS.
[1][40][41]
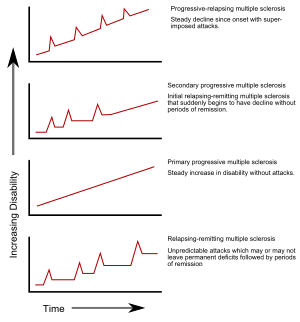
Klinický priebeh
, Bolo popísaných niekoľko fenotypmi (bežne pomenované typov), alebo vzory progresie. Fenotypmi používajú minulý beh choroby v pokuse
predpovedať budúce priebeh. Tie sú dôležité nielen pre prognózu, ale aj pre rozhodovanie o liečbe. V roku 1996, Spojené štáty
národné spoločnosť sklerózy multiplex je popísané štyroch klinických kurzov.
[4] Tento súbor kurzov bol neskôr preskúmaná medzinárodná porota v roku 2013 s tým, klinicky izolovaný syndróm (CIS) a rádiologicky izolovaný syndróm (RIS), fenotypy, ale opúšťa hlavné štruktúru bez zmeny.
[45]
- relaps-remitujúcu
- sekundárne progresívna (SPMS)
- primárne progresívny (PPMS)
- progresívne relaps.
Relaps-prepáčiť podtyp je charakterizovaný nepredvídateľnými relapsy nasledované obdobiami mesiacov za prechodné príbuzného tíšiť
(odpustenie), so žiadnymi novými známkami aktivity choroby. Deficity, ktoré sa vyskytujú v priebehu útokov môžu buď vyriešiť alebo nechať
problémy, druhý asi 40% útokov a sú častejšie, čím dlhšie človek má túto chorobu. [1][16]Tento opisuje počiatočný priebeh 80% fyzických osôb MS.
[1] Keď deficity vždy rozlišujú medzi záchvatmi, toto je niekedy označovaná ako
benígna MS,
[46], aj keď sa bude stále vytvárať určitý stupeň postihnutia v dlhodobom časovom horizonte.
[1]Na druhej strane, termín
malígny roztrúsená skleróza sa používa na opis osôb s MS docielenie významnú úroveň zdravotného postihnutia v krátkej dobe.
[47] relaps remitujúcej podtyp zvyčajne začína s
klinicky izolovaný syndróm (CIS). V SNS, má človek útok suspektnou
demyelination, ale nespĺňa kritériá pre sklerózu multiplex. [1][48] 30-70% osôb žijúcich v CIS neskôr vyvinie MS.
[48]

Nervové axon s myelínové pošvy
Sekundárne progresívna MS sa vyskytuje približne u 65% pacientov s počiatočnou relaps-remitujúcou MS, kto nakoniec majú progresívny neurologic pokles medzi akútnymi záchvatmi bez nejakých konečných obdobie odpustenia.
[1][4] sa môžu objaviť Príležitostná recidívy a menšinové remisie.
[4] najbežnejšie doba medzi začiatkom a konverzie z choroby relaps-odpustiť až sekundárne progresívna RS je 19 rokov.
[49]
Primárne postupný subtyp sa vyskytuje približne u 10 až 20% jedincov, sa po počiatočné príznaky bez odpustenia.
[16][50] To je charakterizované progresiu invalidity od začiatku, so žiadnym alebo len príležitostne a menšie, remisie a vylepšenia .
[4] Obvyklý vek nástupu na primárnu progresívnu podtypu je novší ako z relaps-remitujúcu podtypu. To je podobné s vekom, že sekundárne progresívne zvyčajne začína v relaps-remitujúcou MS, asi 40 rokov.
[1]
Progresívne relapsing MS opisuje tých jednotlivcov kto, od začiatku, mať stabilný neurologic pokles ale tiež jasné, navrstvené útoky. Toto je najmenší spoločný všetkých podtypov.
[4]
Riadenie
Hoci nie je tam žiadny známy liek na sklerózu multiplex, niekoľko terapia sa ukázali užitočné. Primárne ciele liečby sa vracia funkciu po útoku, predchádzať nové útoky, a zabraňuje postihnutia. Rovnako ako u akejkoľvek lekárske ošetrenie, lieky používané pri riadení MS majú niekoľko
nepriaznivé účinky.
Alternatívne liečby sú sledované niektorými ľuďmi, a to napriek nedostatku dôkazov.
Akútne útoky
Počas symptomatickej útoky, podávaní vysokých dávok
intravenóznych kortikosteroidov, ako sú
metylprednizolónu, je obvyklá liečba, [1], s perorálne kortikosteroidy sa zdalo, že majú podobný profil účinnosti a bezpečnosti.
[52] Aj keď všeobecne efektívna v krátkodobom horizonte pre zmiernenie symptómov, kortikosteroidy ošetrenie Nezdá sa, že majú významný vplyv na dlhodobú oživenie.
[53] Dôsledky ťažkých útokov, ktoré nereagujú na kortikosteroidy môžu byť liečiteľné
plazmaferézou. [1]
Chorobu modifikujúce liečba
Relaps-remitujúcou roztrúsenou sklerózou
V RRMS sú mierne účinné pri znížení počtu útokov.
[54] interferónov a glatiramer acetát sú prvé línie liečby
[16] a sú hrubo ekvivalentné, zníženie recidív približne o 30%.
[59] ranne začala dlhodobý terapia je bezpečný a zlepšiť výsledky.
[60][šesťdesiat jedna] Natalizumab znižuje percento recidívy viac ako prvej línie činiteľov; Avšak, vzhľadom k otázkam vedľajších účinkov je druhá línia prostriedok vyhradené pre tých, ktorí nereagujú na inú liečbu
[16], alebo so závažnou chorobou.
[59] Mitoxantrón, ktorých použitie je obmedzené závažných nežiaducich účinkov, je príslušník tretej možnosť linka pre tých, ktorí nereagujú na iné lieky.
[16] Liečba klinicky izolovaného syndrómu (CIS) s
interferónmi znižuje šancu postupujúci do klinických MS.
[1][62] Účinnosť interferónov a glatirameracetátu u detí bolo Odhaduje sa, že je zhruba rovnaká ako u dospelých.
[63] Úloha niektorých novších činidiel, ako je fingolimod, teriflunomide a dimethylfumarátu, od roku 2011, nie je ešte celkom jasné.
[64]
Progresívna roztrúsená skleróza
Žiadna liečba Bolo preukázané, že zmeniť priebeh primárnej progresívnej MS
[16], a od roku 2011 iba jeden liek, mitoxantrón, bol schválený pre sekundárnu progresívnu RS.
[65]V tejto skupine predbežný dôkaz podporuje mitoxantrón mierne spomalenie postupu z ochorení a znižujúce sa rýchlosti relapsov viac ako dva roky.
[66][67]
Nepriaznivé účinky

Podráždenie zóna po injekcii glatirameracetátu.
Ošetrenie chorobu modifikujúce má početné nepriaznivé účinky. Jedným z najbežnejších je podráždenie v mieste vpichu injekcie pre glatirameracetátu, a interferóny (až do 90%, s podkožné injekcie a 33% s intramuskulárnych injekcií).
[68] V priebehu času, viditeľný jamku v mieste aplikácie, vzhľadom k lokálna deštrukcia tukového tkaniva, známy ako
lipoatrofiou, môže sa vyvíjať. [68] interferóny môžu vyvolať
príznaky podobné chrípke;
[69] niektorí ľudia, ktorí sa glatiramer zážitok post-injekčnej reakciu s sčervenanie, tlak na hrudi, búšenie srdca a úzkosť, čo zvyčajne trvá menej ako tridsať minút.
[70] Ďalšie nebezpečné, ale oveľa menej časté sú
poškodenie pečene z interferónov,
[71] systolická dysfunkcia (12%),
neplodnosť, a akútna myeloidná leukémia (0,8%) z mitoxantrón,
[66][72 ] a
progresívna multifokálna leukoencefalopatia vyskytujúce sa u natalizumabu (vyskytujúce sa v 1 z 600 pacientov liečených).
[16][73]
Fingolimod môže viesť k
hypertenzii a
spomalila srdcovej frekvencie,
makulárna edém, zvýšenie pečeňových enzýmov alebo
zníženie hladín lymfocytov.
[64] Predbežné dôkazy podporujú krátkodobé bezpečnosti teriflunomide, s časté nežiaduce účinky patria: bolesti hlavy, únava, nevoľnosť, vypadávanie vlasov a bolesti končatín.
[54] Tam tiež boli správy o zlyhaní pečene a PML sa jeho použitie a je
nebezpečné pre vývoj plodu.
[64] Najčastejšie vedľajšie účinky dimethylfumarátu sú návaly a gastrointestinálne problémy.
[56][64] Aj keď dimetyl fumarát môže viesť k
zníženiu počtu bielych krviniek neboli hlásené žiadne prípady oportúnnych infekcií v priebehu pokusov.
[74][75]
Pridružené symptómy
Obaja lieky a
neurorehabilitace bolo preukázané, že zlepšujú určité príznaky, hoci žiadny mení priebeh choroby.
[76] Niektoré symptómy majú dobrú odozvu na lieky, ako je napríklad nestabilná mechúra a spasticity, zatiaľ čo iní sú málo zmenené.
[1] pre neurologickými problémami, je
multidisciplinárny prístup je dôležitý pre zlepšenie kvality života; Avšak, je ťažké určiť "základné tím", ako mnoho zdravotných služieb môže byť potrebné v rôznych časových obdobiach.
[1] Multidisciplinárna rehabilitačné programy zvýšiť aktivitu a účasť ľudí s SM, ale nemajú vplyv na úroveň zo zníženia hodnoty.
[77] K dispozícii obmedzené dôkazy pre celkovej účinnosti jednotlivých terapeutických disciplín,
[78][79] hoci tam je dobrý dôkaz, že špecifické prístupy, ako cvičenie,
[80][81] a psychológie terapie, najmä
kognitívno behaviorálne prístupy sú účinné.
[ 82]
Alternatívna liečba
Viac ako 50% pacientov s MS môžu používať
doplnkovej a alternatívnej medicíny, aj keď percenta líšiť v závislosti na tom, ako alternatívna medicína je definovaný.
[83] Dôkazy pre účinnosť pri takejto liečby vo väčšine prípadov, je slabý alebo chýba.
[83][84] liečbach nevyskúšané prospech používajú ľudia s RS patria: doplnok stravy a režimy,
[83][85][86]vitamínu D,
[87] relaxačné techniky, ako je
jóga, [83] bylinné medicíny (vrátane
lekárskej konope),
[83 ][88] hyperbarická kyslík,
[89] self-infekcie s Machovcami,
reflexológiou a
akupunktúry. [83][90] Pokiaľ ide o vlastnosti používateľa, sú častejšie ženy, mali MS pre dlhšiu dobu, majú tendenciu byť viac postihnutých a majú nižšiu úroveň spokojnosti s bežnou zdravotnú starostlivosť.
[83]
Predpoveď

Postihnutia očistené rok života pre sklerózu multiplex na 100.000 obyvateľov v roku 2004
Žiadne dáta
<13
13-16
16-19
19-22
Dvadsaťdva až dvadsaťpäť
Dvadsať päť až dvadsať osem
|
Dvadsaťosem až tridsať jedna
Tridsať jedna až tridsaťštyri
Tridsať štyri-tridsaťsedem
37 až 40
40-43
> 43
|
Očakávaný budúci Priebeh ochorenia závisí na podtypu ochorenia; pohlavie, vek, a počiatočné príznaky jednotlivca; a stupeň
postihnutiaosoba.
[7] Žena sex, relaps-remitujúcou subtyp, optickú neuritídu alebo senzorické symptómy na začiatku, niekoľko útokov v prvých rokoch a zvlášť Nízky vek na začiatku, sú spojené s lepším kurzu.
[7 ][91]
Priemerná dĺžka života je 30 rokov od začiatku choroby, čo je 5 až 10 rokov kratšia ako u nepostihnutých ľudí.
[1] Takmer 40% ľudí s SM dosiahne siedmej dekáde života.
[91] Avšak, dva -thirds týchto úmrtí sú priamo spojené s následkami tejto choroby.
[1] Samovražda je častejšie, zatiaľ čo infekcie a ďalšie komplikácie sú obzvlášť nebezpečné pre viac zdravotným postihnutím.
[1] Aj keď väčšina ľudí stratí schopnosť chôdze pred smrťou, 90% sú schopné samostatného prechádzky po 10 rokoch od začiatku, a 75% na 15 rokov.
[deväťdesiat jedna][92]
Epidemiology
MS je najčastejšou autoimunitné porucha
centrálneho nervového systému.
[8] Od roku 2010 sa počet ľudí s SM bola 2-2500000 (približne 30 na 100,000) na celom svete, pričom miera sa pohybuje všeobecne v rôznych oblastiach.
[9][11] Odhaduje sa, že za následok 18.000 úmrtí, ktoré rok.
[93] V Afrike ceny sú nižšie ako 0,5 na 100.000, zatiaľ čo oni sú 2,8 na 100.000 v juhovýchodnej Ázii, 8,3 na 100.000 v Severnej a Južnej Amerike, a 80 100000 v Európe.
[9] Sadzby prekoná 200 na 100,000 v niektorých populáciách severnej európskeho pôvodu.
[11] Počet nových prípadov, ktoré vyvíjajú na rok je asi 2,5 na 100.000.
[9]
Sadzby MS zdajú byť rastie; to však dá vysvetliť jednoducho lepší diagnostiku.
[11] Štúdia populational a geografických vzory boli bežné
[32], a viedli k rade teórií o príčine.
[6][20][24]
MS sa zvyčajne objaví v dospelých v ich neskorých dvadsiatych a začiatku tridsiatych rokov, ale to môže len zriedka začať v detstve a po 50 rokov.
[9][11] Primárna postupný podtyp je častejšia u ľudí v ich päťdesiatych rokov.
[50] Podobne ako u Mnoho autoimunitné ochorenia, choroba je častejšia u žien, a tento trend môže byť rastúca.
[1][21] V roku 2008, na celom svete je to asi dvakrát častejšie u žien ako u mužov.
[9] U detí, je to je ešte častejšie u žien ako u mužov,
[1], zatiaľ čo u ľudí nad päťdesiat, to postihuje mužov aj ženy takmer rovnako.
[50]
História
Lekárska objav
Francúzsky
neurológ Jean-Martin Charcot (1825-1893) bol prvý osoba rozpoznať sklerózu multiplex ako zreteľná choroba v roku 1868.
[94] Ak zhrnieme predchádzajúce správy a pridávať svoje vlastné klinické a patologické pozorovanie, Charcot volala choroba
sclerosis enplakety. Tri znaky MS teraz známeho ako
Charcot trojica 1 sú
nystagmus, intenčný tras, a
telegrafné reči (snímanie reči), hoci títo nie sú špecifické pre MS. Charcot tiež pozorované zmeny poznávania, popisovať svojich pacientov ako mať "označený enfeeblement z pamäte" a "koncepcií, ktoré tvorili pomaly".
[12]
Pred Charcot,
Robert Carswell (1793-1857), britský profesor
patológie a
Jean Cruveilhier (1791-1873), francúzsky profesor anatómie patologické, bol opísaný a ilustrovaný mnohých klinických detailov tejto choroby, ale neidentifikoval ako samostatná ochorenie.
[94]Konkrétne Carswell opísal zranenia sa nájdené ako "pozoruhodnú lézie miechy sprievodu s atrofiou".
[1] Pod mikroskopom, Swiss patológ
Georg Eduard Rindfleisch (1836-1908) uvádza, že v roku 1863 lézie zápal spojené s boli distribuované po celom ciev.
[95][96] V priebehu boli vyvinuté 20. storočia teórie o príčine a patogenéze a účinnej liečby sa začali objavovať v roku 1990.
[1]
Historické prípady

Fotografické štúdie pohybu z MS pacientky s pohybovými ťažkosťami, vytvorený v roku 1887
Muybridge
Tam je niekoľko historických popisov osôb, ktoré pravdepodobne mali MS a žili pred alebo krátko po chorobe bol opísaný Charcot.
Augustus Frederick d'Este (1794-1848), syn
Prince Augustus Frederick, vojvoda Sussexe a
lady Augusta Murray a vnuk
Georgea III Spojeného kráľovstva, takmer určite mal čs. D'Este opustil detailné denník popisovať jeho 22 rokov žije s chorobou. Jeho denník začal v roku 1822 a skončil v roku 1846, hoci to zostalo neznáme až do roku 1948. Jeho symptómy začali vo veku 28 s náhlou prechodnou vizuálnou stratou
(amaurózy fugax) po pohrebe priateľa. Počas jeho choroby on vyvinul slabosť nôh, nemotornosť rúk, necitlivosť, závraty, poruchy močového mechúra, a
erektilnej dysfunkcie. V roku 1844, on začal používať invalidný vozík. Cez jeho choroba, on držal optimistický pohľad na život.
[99][100] Ďalšie skorý popis MS bol držaný britským diarista
WNP Barbellion,
nom-de-vlečky Bruce Frederick Cummings (1889-1919), ktorý sa udržuje v podrobný protokol z jeho diagnózy a boj.
[100] Jeho denník bol vydávaný v roku 1919 ako
The Journal of sklamaného človeka.
[101]
Výskum
Lieky
Tam je pokračujúci výskum hľadá efektívnejšie, pohodlné a tolerovateľné liečby relaps-odpustiť MS; tvorba terapiou pre progresívny podtypy;
neuroprotekci stratégií; a efektívna symptomatická liečba.
[102]
Monoklonálne protilátky vyvolali tiež vysokú úroveň záujmu.
Alemtuzumab, daklizumabu a
CD20 monoklonálne protilátky, ako je napríklad
rituximab, ocrelizumab a
Ofatumumab všetci preukázali určitú výhodu, a sú pod štúdie ako potenciálny liečby.
[75] Ich použitie bolo tiež sprevádzané výskytom potenciálne nebezpečných nepriaznivé účinky, z ktorých najvýznamnejšia je príležitostné infekcie.
[103] Vo vzťahu k týmto šetrenie je vývoj testu na
vírus JC protilátok, ktoré by mohli pomôcť určiť, kto je väčšie riziko vzniku progresívna multifokálna leukoencefalopatia, keď sa vezme natalizumab.
[103] Aj keď monoklonálne protilátky budú mať pravdepodobne určitú úlohu v liečbe tohto ochorenia v budúcnosti, predpokladá sa, že to bude malý vzhľadom k rizikám spojeným s nimi.
[103]
Výskum neuroprotekci a regeneračné procedúry, ako je napríklad
terapia kmeňových buniek, zatiaľ čo veľmi dôležité, sú v počiatočných fázach.
[108] Rovnako tak tu nie sú žiadne účinnej liečby pre progresívne varianty ochorenia. Mnoho z najnovších liečiv, rovnako ako tie, ktoré sa pravdepodobne bude vyhodnotená ako terapia pre PPMS alebo SPMS.
[103]
Biomarkery chorôb

MRI mozgu skenovanie vyrobené pomocou
sledu fáz Gradient-echoznázorňujúci vklad železa v bielej hmoty lézie (vnútri zeleného poľa uprostred obrazu, rozšírené a označené červenou šípkou ľavom hornom rohu)
[109]
V súčasnosti neexistujú žiadne laboratórne vyšetrenie, ktoré môže predvídať prognózu. Bolo navrhnuté niekoľko sľubných prístupov vrátane:
interleukín-6, oxidu dusnatého a
oxidu dusnatého,
osteopontínu a
fetuinu. -A [110] Vzhľadom k tomu, priebeh choroby je výsledkom degenerácie neurónov, role proteínov ukazuje stratu nervového tkaniva takým ako
neurofilaments, tau, a N-acetylaspartátu sú predmetom vyšetrovania.
[110] Iné účinky zahŕňajú hľadá biomarkery, ktoré odlišujú od tých, ktorí budú, a nebude reagovať na lieky.
[110]
Zlepšenie
Neuroimaging techník, ako sú
pozitrónovej emisnej tomografie (PET) alebo
magnetickou rezonanciou (MRI) nesú prísľub pre lepšiu diagnózu a prognózu predpovede, hoci účinok týchto zlepšení v každodennej lekárskej praxi môže trvať aj niekoľko desiatok rokov.
[103] Pokiaľ ide o MRI, existuje niekoľko techník, ktoré už prejavili určité užitočnosť v prostredí výskumu a mohli byť zavedené do klinickej praxe, ako je double-inverzia sekvencií obnovy,
prenosu magnetizácie,
difúzia tensor a
funkčnej magnetickej rezonancie.
[111] Tieto techniky sú špecifické pre choroba než existujúce, ale stále chýba určité štandardizáciu akvizičných protokolov a vytváranie normatívnych hodnôt.
[111] tam sú iné techniky vo vývoji, ktoré zahŕňajú kontrastné činidlá schopné merania hladiny periférnych
makrofágov, zápal, alebo neurónový dysfunkciou, [111 ] a techniky, ktoré merajú ukladanie železa, ktoré by mohli slúžiť na stanovenie úlohy tejto funkcie na MS, alebo, že mozgové perfúzie.
[111] Podobne, nové PET
rádioindikátora by mohlo slúžiť ako markery pozmenených procesov, ako je zápal mozgu, kortikálnej patológie,
apoptózy alebo remylienation.
[112] Antibiodies proti
Kir4.1 draslíkového kanála, môže byť v súvislosti s MS.
[113]
Chronická žilová nedostatočnosť mozgovomiechová
V roku 2008, cievne chirurg
Paolo Zamboni navrhol, že MS znamená zúženie žíl vypúšťanie mozog, ktorý on odvolával sa na ako
chronickej žilovej nedostatočnosti mozgovomiechového (CCSVI).
Našiel CCSVI u všetkých pacientov s MS vo svojej štúdii vykonal chirurgický zákrok, neskôr v médiách "postup oslobodenie" k náprave, a tvrdil, že 73% účastníkov zlepšila. [114] Táto teória získala značnú pozornosť v média a medzi tými, s členskými štátmi, a to najmä v Kanade. [115] Znepokojenie bola zdvihnutá s Zamboni sa výskumom, ako to bolo ani oslepený ani kontrolovaná, a jeho predpoklady o základná príčina ochorenia nie je podporená známych údajov. [116] Tiež , ďalšie štúdie buď nenašli podobný vzťah alebo našiel jeden, ktorý je oveľa menej silný, [117], čo vyvoláva vážne námietky k hypotéze. [118] "postupu oslobodenie" bol kritizovaný za čo môže spôsobiť vážne komplikácie a úmrtí za nepreukázané výhody. [116] Je teda od roku 2013 neodporúča pre liečbu sklerózy multiplex. [119] Ďalší výskum vyšetruje hypotézu CCSVI prebiehajú. [120]



















 gravidity. Po pôrode sa aktivita Sclerosis multiplex vracia k predošlej aktivite pred otehotnením. Dojčenie taktiež nie je kontraindikované, naopak, zdá sa, že má taktiež priaznivý vplyv na aktivitu SM. Plánovaniu materstva by mala predchádzať konzultácia s ošetrujúcim lekárom, najmä ak pacientka užíva trvalú imunomodulačnú liečbu, túto treba vysadiť ešte pred plánovaným otehotnením. Riziko dedičnosti Sclerosis multiplex u rodičov nepresahuje 2% a je len nepatrne vyššie ako u bežnej populácie.
gravidity. Po pôrode sa aktivita Sclerosis multiplex vracia k predošlej aktivite pred otehotnením. Dojčenie taktiež nie je kontraindikované, naopak, zdá sa, že má taktiež priaznivý vplyv na aktivitu SM. Plánovaniu materstva by mala predchádzať konzultácia s ošetrujúcim lekárom, najmä ak pacientka užíva trvalú imunomodulačnú liečbu, túto treba vysadiť ešte pred plánovaným otehotnením. Riziko dedičnosti Sclerosis multiplex u rodičov nepresahuje 2% a je len nepatrne vyššie ako u bežnej populácie.